


 �z�[���y�[�W�ɖ߂�
�z�[���y�[�W�ɖ߂�
: 3 ���t�K�X�̉���
: �ċz�펾���̊ӕ�
: 1 �[�[�[�[����
�ڎ�
����
2 �����ꂵ��
![\begin{table}[H]
\par\scriptsize\leftmargini=1zw
\STRUCT{�ċz����̊ӕ�\index{��...
...���������b��鱗���}
\ENDIF}
\ENDIF}%
\normalsize\leftmargini=2zw
\par\end{table}](img17.png)
�b���ƐS�s�S�����|�I�ɑ����B
�\ 1:
�ċz������ĊO���ɗ��銳�ҕp�x
|
| �b�� |
33% |
| �S�s�S |
31% |
| COPD |
9% |
| �s���� |
7% |
| ������ |
5% |
| �Ԏ����x�� |
4% |
| �n�� |
2% |
| �x�ǐ� |
2%�ȉ� |
|
2.0.0.2 �_�f�Z�x����̌ċz����
�P�g�A�V�h�[�V�X�A�n���A�s���ǁA�C���Ȃǂ̉\��������B
- �_�f�Z�x������ł����Ă��A�ċz����̂��銳�҂���_�f�����グ�Ă͂����Ȃ��B
���t���̎_�f�Z�x�ƌċz����̒��x�Ƃ͑S�����ւ��Ȃ��B
- �C�Ǔ��}�ǂ����邱�Ƃ����߂���Ă͂����Ȃ��B�~�}�̌���ł́A�G���K���g�Ȏ��Â������҂̈��S�D��ł���B
- ���t�K�X��ʓ|���炸�ɕK���Ƃ�B�v���I�ȕa�C�̌����������Ȃ��Ȃ�B
|
�_�f���^���J�n����
�_�f�O�a�x�������ł����Ă��_�f���g���B
�@�B�I�ɁA�}�X�N5l���x����B
|
|
|
�����𑪂�
- ����������
 �S�s�S/���������S���� �S�s�S/���������S����
- �������Ⴂ
 �S�^���|�i�[�f/�ْ����C��/�x�ǐ� �S�^���|�i�[�f/�ْ����C��/�x�ǐ�
|
|
|
�C�Ǔ��}�ǂ̓K�����l����
- �o�C�^�����s����ȂƂ�
- �ӎ���Ԃ������Ƃ�
- �C�����s����ȂƂ�
|
|
|
���t�K�X���Ƃ�
- �A�V�h�[�V�X
 �x�ǐ�/DKA �x�ǐ�/DKA
- CO2����
 COPD����/�ċz�ؔ�J COPD����/�ċz�ؔ�J
- ���K�X����
 �C��/�n��/�s���Ǐ��� �C��/�n��/�s���Ǐ���
���[���G�A�[�ō̌�����K�v�͖����B
|
|
|
���f���s��
1�B
- �ċz�̍��E��
 �C�� �C��
- �b�̗L��
 �b��/�x���� �b��/�x����
|
- 1 �a���̂��邳�����ŕ�����̂́A
�ċz�����Ă���̂��A�b������̂����炢�Ȃ��̂ł���B
|
|
|
�b�̑Ώ����s��
�b����������A�����Ɉȉ��̂��Ƃ�1�s���B
- �\���E�R�[�e�t200mg2��
- �x�l�g����0.5ml+���H5ml���z��
|
- 1 �����P���ʐ^�������B���Ȃ�A�����҂��Ă���ł��B
- 2 ��4�ł̓T�N�V�]��200mg
|
|
|
�����P���ʐ^���Ƃ�
- CTR�̊g��/����
 �S�s�S �S�s�S
- �x�����̊g��
 �x�ǐ�/�x������ �x�ǐ�/�x������
- �x���lje�̏���
 �C�� �C��
|
|
�ċz�������Ӑ��A�V�h�[�V�X��������A�ȉ��̏Ǐ������ǂ����l����B
��������v���I�Ȃ��̂ł���B
- �����̒ቺ
 �V���b�N��Ԃ̑J��
�V���b�N��Ԃ̑J��
- ������/PaO
 ����
����
 ���A�a���P�g�A�V�h�[�V�X
���A�a���P�g�A�V�h�[�V�X
- �̉��㏸/����
 �s����
�s����
- �˔����镠��
 ���Ԗ������ǐ���
���Ԗ������ǐ���
- ��_�f����/�V���b�N
 �d�ǔx�ǐ�
�d�ǔx�ǐ�
���������A�C���Ȃǂ̌ċz�펾���A�n����s���ǁA�P�g�A�V�h�[�V�X�Ȃǂ̑S�g�����ł́A
���t�K�X������ł���ɂ�������炸�ċz������A�܂��_�f���^���L���Ȃ��Ƃ������B
SPO28�����킾����Ƃ����āA
�ċz��������҂̐S�̖��A�ƌ��߂��Ă͂����Ȃ��B
�����d�ĂȖ�肪���������Ă���͕̂����邪�A�������͂����肵�Ȃ��A
�������o�C�^���̕ω��͒v���I�Ƃ����قǂł��Ȃ��ꍇ�A
�v�����ċC�Ǔ��}�ǂ����Ă��܂��ق����悢�Ǝv���B
1��}�ǂ��Ă��܂��A���ꂩ��1���Ԓ��x���Ԃ�����B���̊Ԃɏ㋉���T���A�K���ɂȂ��Č������l����B
- P.
![[*]](crossref.png) �Q��
�Q��
- �O���ɗ���ċz�����3�����߂�B
- P.
![[*]](crossref.png) �Q��
�Q��
- �C�ǎx�b���Ƃ́A���i�̚\ႂ̗ʂ⋹���P���ʐ^�ŊӕʁB
- ���҂��I�[�o�[���b�v���Ă��邱�Ƃ������Ό�����B
2.2.3 �C��
- �ˑR�������ċz����Ƌ���/�P�ŗ��@�B
- �ْ����C���łȂ���Ώd�Ċ��͔����B�p�ċz/�p������B
- ��Xp�Ŋm��f�f�ł��邪�A�����ȗ�ł�CT���K�v�ɂȂ邱�Ƃ�����B
- ����҂ł̓J���j�x���ACOPD�A�x��ᇂȂǂ̌����������B
- �x���15%�ȉ��̏����ȋC���ł͒E�C�����Ɍo�ߊώ@�B����ȏ�傫�Ȃ��̂̓`�F�X�g�`���[�u�B�B
- ������͋i��/�\���̂Ȃ��q��@����/�_�C�r���O���T���Ă��炤�B
- �Ĕ�����50%���x�ƍ����B
2.2.4 �Ԏ����x������
- ���M�ƊP�u�A�����ȑ���A���ɑ̓����̑����SpO2�̒ቺ����i�ɗ��@�B
- �����P���ʐ^��̒����ȊԎ��e�A��CT(�Ƃ���HRCT)�̏����łقڊm��f�f��
������B
- ���@����SpO2�͂����Ă�80��B
- ���t�����w�����ł́ALDH��KL-6�̏㏸�AESR�̏㏸�B
- �}�������ŗ��@�������҂ɑ��ẮA�X�e���C�h�p���X�Ö@�A�G���h�L�T���̓����A
�R���������^(�ۊ������B��Ă��邩�ǂ����͐f�f�̂��悤������)���s���B
- �X�e���C�h�͓��@������胁�`���v���h�j�]����1000mg��1��1��3���ԓ��^�A
�Ȍ�4���ڂ����40mg/1X ���x�̓����ɂ���{�݂ƁA1000mg
 500mg
500mg
 200mg�ƑQ�����Ă����{�݂�����B
200mg�ƑQ�����Ă����{�݂�����B
- �Ɖu�}����p����ꍇ�́A�V�N���t�H�X�t�@�~�h91-2mg/kg/����
�������s���B
- �P�u��臒l�����ɒቺ���Ă���A�܂��P�ɔ���SpO2�̒ቺ�������B�R�f�C������q�l�Ȃǂ̖���n���P�܂𑁂߂ɍl���B
- ��_�f���ǂ͕K���������邪�A���U�[�o�[�}�X�N10l�ł�SpO2��90�䂬�肬�肵���Ȃ����Ƃ�
�������Ȃ��B�_�f���^�ȊO�ɂł��邱�Ƃ͈��ÂƉ�M�A�Z�f�[�V�����̂݁B�_�f�Z�x���ۂĂȂ��Ǘ�ł͋C�Ǔ��}�ǂ̏�l�H���C���l�����邪�A�����Ȃ����Ԏ����x���̗\��͋ɂ߂Ĉ����B
2.2.5 �x�ǐ�
- �����̐[���Ö�������(DVT)�Ō`�����ꂽ�������x�ɔ��Ő�����B
- ��p��̉珰��A�����s�Ő�������A�H�w�s�U/�E���̊��ҁAICU�ɓ����������ҁA�]�[�ǂœ��@�������҂ȂǓ����Ȃ��l�ɑ�������B
- �ȉ��̌��������Őf�f
- �S�d�}��SIQI I ITI I I�p�^�[��10�A�E�������U����T�g�̉A�]��11�B
- �S�G�R�[�ł̔x�������B
- ��CT��̔x�������̌���12�B
- �x�����V���`�ł̌��������B
- D-dimer ����l�ł���A�x�ǐ��̐f�f�͔ے�I13�ɂȂ�B
�f�f���������_�ł����Ƀw�p�������J�n����B
- �܂��̓w�p����5000-10000�P�ʂ��{�[���X�ŐÒ�
- ���̌�w�p����10000�P��+���H90ml��5ml/h���x�ŊJ�n
- �Ȍ�APTT��60-80�b��ڕW�Ƀw�p�����̗ʂ�
- �����\�ƂȂ������_�Ń��[�t�@�����̕��p�J�n
- �V���b�N����A�w�p�����ɑ��锽����������ł͌���n��Ö@
���l������B�����̖́A��ʂ̔x�ǐ��̂��߂Ɍ����ቺ���N�������Ǘ��
�v������ቺ�����A���̌��ʂ̓w�p�����P�Ɠ��^��荂���B
- �A�N�`�o�V��2400���P�ʂ�2���Ԓ��x�ŒP�^����14�B
�O�����炫���x�ǐ����҂́A�Ìňُ킩������ᇂ̍������Ă��邱�Ƃ������B������������R���������R�̏nj�Q�̗L���A�㕔/���������Ǔ�����15�A��ᇃ}�[�J�[�̊m�F�Ȃǂ��s���Ă����B
2.2.6 ���A�a���P�g�A�V�h�[�V�X
- ����/�q�C/�P�Ɂu���q�������v�Ƃ�����i�ŗ��@�A���w��������ŋA��
 ����ŋ}�ςƂ����p�^�[���œ��@����P�[�X�����ɑ����B
����ŋ}�ςƂ����p�^�[���œ��@����P�[�X�����ɑ����B
- �ʏ�1�^���A�a�̔��ǎ���C���X�������Ò��f���Ɍ����邪�A2�^���A�a�ł��ď��
�y�b�g�{�g���nj�Q�Ȃǂ��N���肤��.
- �����l��200-2000mg/dl�ł��邪�A�ʏ��600mg/dl���x�̂��Ƃ�����.������pH��6.8-7.3�A�P�g���̂��z���B
- ��P�g���������ł͓�����pH
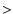 7.30�ł���A�����͋ɒ[�ɍ���1000mg/dl���x�ƂȂ�A�����Z������360mOsm/l���x�ɂȂ�B
7.30�ł���A�����͋ɒ[�ɍ���1000mg/dl���x�ƂȂ�A�����Z������360mOsm/l���x�ɂȂ�B
��{�͗A�t�ƃC���X����(p.![[*]](crossref.png) �Q��)�B
�Q��)�B
- �A�t
- ���ÊJ�n���͐����H������p���A1000ml/���Ԃ�2000-3000ml�_�H
- ���̌�24���Ԃ� 4000-6000ml��ڈ��ɕ�t���s��
- �������ቺ������A1/2���H���邢�͈ێ��t�ɗA�t��ύX
- �C���X����
- �f�f�Ɠ����Ƀ��M�����[�C���X������10�P�ʐÒ�
- ���̌�0.1U/kg/h �̃y�[�X�Ŏ����Ò�16�J�n
- �����l��250mg/dl����������A�Ò��X�s�[�h��1-2U/h�Ɍ���
- �C���X�����̐Ò��͌��t�K�X��A�j�I���M���b�v�����퉻����܂�1U /h�ȉ��ɂ͉����Ȃ�
- �����l���������Ă�����O���R�[�X�ƃJ���E����₢�C���X�������p������
- ���C�������^�ɂ���
- �A�V�h�[�V�X�ɑ��ă��C�����𓊗^���鐥��ɂ͋c�_�����邪�A
pH��7.0�ȉ��̎��ɂ͗p�����ق����Ǐ�������B
- pH��7.2�ȏ゠��Ȃ���C�����̓��^�͕K�v�Ȃ��B
- ���C�������^�̕W���ʂ́A�ȉ��̂Ƃ���
���̎��ŋ��߂����^�ʂ̔��������A�c��̓f�[�^�����Ȃ������Ă����B
2.2.7 �S�s�S
- �}�����̎��Âɂ��Ă�P.
![[*]](crossref.png) �Q�ƁB
�Q�ƁB
- �ċz�����i���銳�҂ŐS�s�S/�������S�����̊���������B
- �����P���ʐ^�Ŕx�������A�������ؖ��B
- ����BNP�����l17�B
- �G�R�[��S���̓���������ł����Ă�"�S�s�S"�ł���\���͔ے�ł��Ȃ�18�B
- �������Ȃ�ł��낤��ACE�j�Q��A���A��19�A�A���_�N�g��12.5-25mg�̓������J�n��������Ă��̐S�s�S�Ǐ�͎���B
- K�̏㏸�ABUN/CRE�̏㏸�����ɂȂ邱�Ƃ�����A���̂Ƃ��̓A���_�N�g�������ʂ��邩���~����B
- �S�s�S�̏����̏Ǐ��肵����
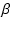 �Ւf������ʂ���J�n���邪�A�z��̈�҂ɔC�����ق�������B
�Ւf������ʂ���J�n���邪�A�z��̈�҂ɔC�����ق�������B
2.2.8 �s����
- �ċz����/������ɂ�i����s���ǂً͋}�̑Ώ���v����B
- ���ɍ���҂̔A�H�����ɑ����B
- �Ǐ�͋}���ɐi�s����B15�����炢�̌o�߂ł����Ȃ舫����ɂ�i���A�V���b�N��ԂɂȂ����肷��B
- ����҂̏ꍇ�A�̂�т茴���ׂĂ���ɂ͂Ȃ��̂ŁA����/���/���M��i���鍂��҂������炷���ɑΏ�20����B
- ���t�|�{1�Z�b�g�̎�21
- �\���R�[�e�t/�T�N�V�]����100mg��
- ���Z�t�B��1g+���H100ml��_�H��
- ���̌㌴���������s��
- �E�B��̊��҂̔x�����ہA�C���t���G���U���ہA�������۔s����22�AIVH�g�p���̊��҂̃u�h�E���ہA������23�A�J���W�_�s���ǂɒ��ӁB
- �D���������̊��҂̏ꍇ�͂����Ȃ�Δ^�۔s���ǂɂȂ�\��������B���̂Ƃ��͍R�Δ^�ۃy�j�V�����ɉ����ăA�~�m�O���R�V�h�̕��p24���s���B
- P.
![[*]](crossref.png) �Q�ƁB
�Q�ƁB
- �}�����ǂ̌ċz����̌����Ƃ��Ă͏��Ȃ��B
- p.
![[*]](crossref.png) �Q�ƁB
�Q�ƁB
- �X�p�C�����g���[�ŋz�C/�ċC�̍ő嗬�����ቺ�B
- �����I��CO2�̒���������B
- �����ΐf�f����Ȍċz����Ƃ��ė��@����̂Œ��ӁB



 �z�[���y�[�W�ɖ߂�
�z�[���y�[�W�ɖ߂�
: 3 ���t�K�X�̉���
: �ċz�펾���̊ӕ�
: 1 �[�[�[�[����
�ڎ�
����
admin
����16�N8��5��
![\begin{table}[H]
\par\scriptsize\leftmargini=1zw
\STRUCT{�ċz����̊ӕ�\index{��...
...���������b��鱗���}
\ENDIF}
\ENDIF}%
\normalsize\leftmargini=2zw
\par\end{table}](img17.png)
![\begin{table}[H]
\par\scriptsize\leftmargini=1zw
\STRUCT{�ċz����̊ӕ�\index{��...
...���������b��鱗���}
\ENDIF}
\ENDIF}%
\normalsize\leftmargini=2zw
\par\end{table}](img17.png)
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![[*]](crossref.png) �Q��)�B
�Q��)�B
![[*]](crossref.png) �Q�ƁB
�Q�ƁB
![[*]](crossref.png) �Q�ƁB
�Q�ƁB