


 ホームページに戻る
ホームページに戻る
: 索引
: 消化器疾患
: 8 肝機能異常
目次
索引
通常、患者が7日以上食べられないことが予想された時点で何らかの形で栄養補助の手段を考える。
- 必要総カロリー量は、大体30kcal/kg。
- 腎不全、敗血症等で必要カロリー量は20%ずつ上昇する。
- オーバーカロリーは避ける31。
- 糖は総カロリーの30-80%まで、または2-5g/kg/日までにとどめる。
- 全カロリーの15-30%を脂質32にする。
- 蛋白質は通常、1.3-1.7g/kg/日程度を投与する。蛋白制限の必要がある患者でも、0.6g/kg/日を投与する。
9.0.2 TPNの組成を自分で決める
よほど特殊な患者でなければ、TPNのメニューを1から作らなくてはならないケースは少ない。
33
計算に必要な数字は以下のとおり。
- カロリー 25-35kcal/kg/日
- 蛋白 1.0-1.7g/kg/日
- カロリー/N比 普通の人で150-200、腎不全や肝不全の人で300-500。
- Na 50〜150meq/日
- K 20〜60meq/日
- 窒素1g= 蛋白(アミノ酸) 6.25g
- 疾患ごとの考えかた
- 慢性腎不全
- cal/N500〜600、 N3〜4g/日。輸液中のKを制限するか、ゼロにする。
- 透析患者
- cal/N300〜400 、N5〜7g/日。輸液中のKはゼロにする。
- 肝不全
- cal/N300〜400。糖で30〜40kcal/kg/日。脂質は用いない。蛋白は0.7〜1.0g/kg/日。BCAA34の使用を考慮する。
- 敗血症
- カロリーは通常の10〜20%増し。蛋白は1.5〜2.0g/kg/日用いる。
- 呼吸不全
- 総カロリーの20%をアミノ酸で投与。残りの40%を脂質、40%を糖で摂取させてCO2産生をへらす。
例として、腎不全を合併した敗血症の患者の栄養の組み方を示す。
- まずはじめに必要な総カロリーを計算する。体重50kgとすると、必要総カロリーは大体30kcal/kg/日なので、1500Kcalとなる。しかしこの患者は腎不全により代謝が亢進しており、また敗血症もあるために、必要なカロリーは一般よりも多くなっている。目標カロリーは2割増の1800kcalとする。
- 次に、カロリー窒素比から1日に入れる蛋白量を考える。腎不全、肝不全が合併していた場合には、蛋白制限をしなくてはいけない。
- この人は腎不全があるため、カロリー窒素比で400程度の蛋白制限を行う。1800kcalの総カロリーに対して、窒素量で4.5gとなる。これは蛋白質に直して
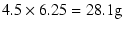 となる。この量は体重あたり0.56g少なすぎる。蛋白を増やしてカロリー窒素比を低くするか、供給カロリー量を上げなくてはならない。今回は蛋白量を0.7g/kg/日程度に上げ、カロリー窒素比320程度に設定した。
となる。この量は体重あたり0.56g少なすぎる。蛋白を増やしてカロリー窒素比を低くするか、供給カロリー量を上げなくてはならない。今回は蛋白量を0.7g/kg/日程度に上げ、カロリー窒素比320程度に設定した。
- 蛋白製剤にモリプロンFを用いると、この量では約350ml。50ml余ってしまうので妥協して400ml。これに蛋白以外で1800kcalを加えようとすると、50%gluで1000ml程度となる。
- これで、2000kcal/1450mlの輸液となるので、5%glu250mlを加えて総量1800mlとする。これを60ml/hで滴下すると、1日に入る蛋白/水分/カロリーの量は当初の目標に近いものになる。さらにビタミン、ナトリウム2.0gを加えて処方する。カリウムは腎不全のため、用いないで様子を見ることにする。
- 出来上がりは以下のとおり。どうしても端数は出るので、そこは妥協してなるべく輸液の余りを作らないように工夫する。
- モリプロンF
- 400ml
- 50%glu
- 1000ml
- 5%glu
- 250ml
- 10%NaCl
- 20ml
- MVI注
- ボトル内混
TPN開始後の副作用で最も多いのが高血糖である。高血糖を防ぐため、TPN開始後数日間は血糖4検としスライディングスケール( p.
p.![[*]](crossref.png) )をかけるが、教科書ではTPN溶液に10単位/L程度のレギュラーインスリンを混注すること35を勧めている。
インスリンはTPNバッグに吸着されるが、ビタミンが入っていると吸着量は問題にならないぐらいに小さくなるという。
)をかけるが、教科書ではTPN溶液に10単位/L程度のレギュラーインスリンを混注すること35を勧めている。
インスリンはTPNバッグに吸着されるが、ビタミンが入っていると吸着量は問題にならないぐらいに小さくなるという。
9.0.4 ベッドサイドでの小腸栄養チューブの挿入
経静脈栄養に比べて、経腸栄養はより生理的で、感染の危険が少なく、患者の予後もよくなる可能性
があることから近年多用される。
しかし、ICU入室を要するような重症患者では胃が動いておらず、通常のNGチューブによる栄養供給は
行いにくい。さらに常に臥位になっている必要がある重症患者では、誤嚥の問題も深刻になる。
こうした患者に対して、長いフィーディングチューブを用い、
チューブをP-ringを越えて十二指腸まで挿入することが行われる。
小腸へ直に栄養剤を供給することで誤嚥のリスクはより減少する可能性があり、
また胃腸の運動が低下、もしくは消失していても36栄養の供給を開始できる。
通常小腸栄養チューブは透視下に挿入されるが、最近になりベッドサイドで盲目的に挿入する方法が発表された。
- 患者を
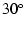 から
から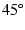 程度の右側臥位にする。
程度の右側臥位にする。
- スタイレットつきの小腸栄養チューブを経鼻的に胃内まで挿入する。
- 一度チューブのスタイレットを抜去し、先端2-3cmを
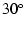 程度に曲げる。
程度に曲げる。
- スタイレットを戻し、チューブを時計回りにひねりながらゆっくりと奥に進める。
- チューブを6-8cm進めるごとに10mlの空気と水を注入し、先端の位置を聴診で推定する。
- わずかな抵抗の後に、チューブが小腸内に挿入された感触があったら内容物を吸引する。
- 胃内容物がわずかに緑色の粘調な液体なのに対して、腸液は黄色のクリアーな液体であるために区別できる。
- 腹Xpで確認して終了。



 ホームページに戻る
ホームページに戻る
: 索引
: 消化器疾患
: 8 肝機能異常
目次
索引
admin
平成16年12月9日
![[*]](crossref.png) )をかけるが、教科書ではTPN溶液に10単位/L程度のレギュラーインスリンを混注すること35を勧めている。
インスリンはTPNバッグに吸着されるが、ビタミンが入っていると吸着量は問題にならないぐらいに小さくなるという。
)をかけるが、教科書ではTPN溶液に10単位/L程度のレギュラーインスリンを混注すること35を勧めている。
インスリンはTPNバッグに吸着されるが、ビタミンが入っていると吸着量は問題にならないぐらいに小さくなるという。