


 儂乕儉儁乕僕偵栠傞
儂乕儉儁乕僕偵栠傞
: 2 嫻偑嬯偟偄
: 弞娐婍幘姵
: 栚師
栚師
嶕堷
1 僔儑僢僋忬懺
![\begin{table}[H]
\scriptsize\leftmargini=1zw
\STRUCT{僔儑僢僋偺娪暿}{}{
\ACTION{...
...00mg偺惷拲傪峫椂}}
\ENDIF}
\ENDIF
}%
\normalsize\leftmargini=2zw
\par\end{table}](img2.png)
- 傑偢偼寣埑傪堐帩偟丄偦偺娫偵僔儑僢僋偺尨場専嶕傪峴偆丅
- 寣塼僈僗専嵏偲怱僄僐乕偩偗偱丄僔儑僢僋偺尨場偼寢峔傢偐傞丅
- 僔儑僢僋忬懺偺懕偄偰偄傞姵幰傪丄昦搹偐傜弌偟偰偼偄偗側偄丅専嵏偼側傞傋偔億乕僞僽儖偱丅
|
|
桝塼楬傪妋曐偡傞
惗怘/儔僋僥僢僋傪500ml慡奐偱奐巒
1丅
|
- 1 怱晄慡偑偁傞姵幰偱偁偭偰傕丄僔儑僢僋忬懺側傜帯椕偼摨偠偱偁傞丅
|
|
|
僇僥僐儔儈儞傪巊偆
- 僀僲僶儞3A+惗怘85ml 傪5ml/h傛傝奐巒
- 僲儖傾僪1A+惗怘20ml 傪0.5ml偢偮惷拲
|
|
|
寣塼僈僗傪偲傞
- 傾僔僪乕僔僗偑偁傞
 旕忢偵婋尟側忬懺 旕忢偵婋尟側忬懺
- 掅巁慺偑偁傞
 巁慺搳梌 巁慺搳梌
|
|
|
嫻晹扨弮幨恀傪偲傞
- 廲妘偺曃堏
 嬞挘惈婥嫻 嬞挘惈婥嫻
- 攛偆偭寣
 怱尨惈僔儑僢僋 怱尨惈僔儑僢僋
|
|
|
堓愻忩傪峫椂
- 嬅寣偑堷偗傞
 忋晹徚壔娗弌寣 忋晹徚壔娗弌寣
|
|
|
摦柆儔僀儞傪偲傞
- 帯椕掞峈惈偺僔儑僢僋偺応崌
- 寣塼僈僗傪宱帪揑偵應掕偟偨偄応崌
|
|
1.1.1 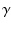 扨埵偵偮偄偰
扨埵偵偮偄偰
徃埑栻偺検偼丄
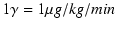 偱寁嶼偝傟傞丄
偱寁嶼偝傟傞丄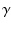 偲偄偆扨埵傪梡偄傞丅"
偲偄偆扨埵傪梡偄傞丅"
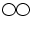 偝傫偵偼僀僲僶儞7
偝傫偵偼僀僲僶儞7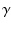 丄僲儖傾僪0.07
丄僲儖傾僪0.07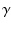 偑擖偭偰偄傑偡偑丄傑偩寣埑偑忋偑傝傑偣傫"側偳偲偄偆傛偆偵巊傢傟偰偄傞丅
偑擖偭偰偄傑偡偑丄傑偩寣埑偑忋偑傝傑偣傫"側偳偲偄偆傛偆偵巊傢傟偰偄傞丅
偟偐偟丄僆乕僟乕昜偵偼 偱巜帵偑弌偝傟傞偙偲偼側偄1丅
偱巜帵偑弌偝傟傞偙偲偼側偄1丅
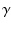 扨埵偼堛幰摨巑偺僐儈儏僯働乕僔儑儞庤抜偲偟偰偼戝愗側偺偱丄
帺暘偺庴偗帩偪偵僇僥僐儔儈儞偑戝懱壗
扨埵偼堛幰摨巑偺僐儈儏僯働乕僔儑儞庤抜偲偟偰偼戝愗側偺偱丄
帺暘偺庴偗帩偪偵僇僥僐儔儈儞偑戝懱壗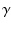 掱搙梡偄傜傟偰偄傞偺偐丄
庡帯堛偼忢偵攃埇偟偰偍偔昁梫偑偁傞丅
掱搙梡偄傜傟偰偄傞偺偐丄
庡帯堛偼忢偵攃埇偟偰偍偔昁梫偑偁傞丅
徃埑栻偲偟偰偼丄埲壓偺3偮偑傛偔梡偄傜傟傞丅
1.2.1 怱僞儞億僫乕僨
- 怱枌墛丄怱嬝峓嵡偵崌暪偟摼傞丅
- 怱偺偆悈偺挋棷偲僞儞億僫乕僨偺忬懺偼堘偆丅彮検偺挋棷偱偁偭偰傕媫懍偵挋棷偟偰偔傞応崌偼梕堈偵僞儞億僫乕僨偵側傝摼傞丅
- 僞儞億僫乕僨偺恌抐偼埲壓偺偲偍傝丅
- 婏柆傪惗偠偰偄傞丅
- 寣埑掅壓丄栩惷柆偺搟挘丄娞庮戝
- 怱僄僐乕忋姵幰偺媧婥帪偵壓戝惷柆偑奼挘
1.2.1.1 婏柆偺應掕
- 姵幰烎崪摦柆偺柆傪怗傟丄姵幰偺媧婥偱柆偺徚幐傪尒傞
- 姵幰偺屇婥帪偵廂弅婜寣埑傪應傞
- 偦偺傑傑懅傪媧偭偰傕傜偄丄偝傜偵寣埑傪應掕偟偰媧婥帪偺廂弅婜埑傪偼偐傞
- 椉幰偺嵎偑10mmHg埲忋偁傟偽婏柆偱偁傞
徢忬偺偁傞姵幰偱怱偺偆悈偺挋棷傪尒偨傜丄偲傝偁偊偢慂巋偡傞丅
- 僞儞億僫乕僨偱偁傟偽丄傢偢偐側僪儗僫乕僕偱傕寑揑偵徢忬偑夞暅偡傞丅
- 幚嵺丄怱偺偆撪埑偺幚應埲奜偺僞儞億僫乕僨偺恌抐偼偟偽偟偽摉偰偵側傜側偄偲偄偆丅
- P.
![[*]](crossref.png) 嶲徠丅
嶲徠丅
- 嵡愷偑嫄戝側応崌偵僔儑僢僋傪惗偠傞偙偲偑偁傞丅
- PCPS傪憓擖偱偒傟偽昁偢媬柦偱偒傞偺偱丄僔儑僢僋傪崌暪偟偨攛嵡愷姵幰偵偍偄偰偼偙偆偟偨摴嬶偺巊梡傪偨傔傜偭偰偼側傜側偄丅
1.2.3 傾僫僼傿儔僉僔乕僔儑僢僋
- 廳撃側傾僫僼傿儔僉僔乕偼媬媫奜棃偱偼彮側偄丅
- 奜棃偱偺昿搙偼丄慡偰偺擖堾姵幰偺偆偪0.02%偲曬崘偝傟偰偄傞丅
- 堦曽憿塭専嵏傪峴偆巤愝傗庤弍幒側偳偱偼丄偙偺幘姵偺昿搙偼旕忢偵崅偄丅
- 摿偵
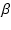 幷抐栻撪暈拞偺姵幰偼傾僫僼傿儔僉僔乕偺僴僀儕僗僋孮偵側傞丅
幷抐栻撪暈拞偺姵幰偼傾僫僼傿儔僉僔乕偺僴僀儕僗僋孮偵側傞丅
- 寣埑偺掅壓埲奜偵旂怾丄岮摢晜庮丄歜柭丄歲揻傗壓棢傪惗偠傞丅
- 栺6%偺姵幰偼丄弶婜偺敪嶌偐傜12-24帪娫屻偵抶敪惈偺敪嶌傪嵞敪偡傞丅
寣埑偺掅壓偵懳偡傞懳張偑慡偰丅
- 偡偖偵儔僋僥僢僋/惗怘偱儔僀儞傪偲傝丄慡奐偱奐巒丅
- 儃僗儈儞傪0.3-0.5ml嬝拲偡傞3丅徢忬偑娚夝偡傞傑偱5暘偛偲偵丅
- 偦偺懠僒僋僔僝儞200-500mg4偺惷拲丄億儔儔儈儞5mg傑偨偼傾僞P25-50mg 偺惷拲丄H2幷抐栻5偺惷拲傪峫椂丅
- P.
![[*]](crossref.png) 嶲徠
嶲徠
- MI姵幰偺撍慠偺寣埑掅壓偼怱僞儞億僫乕僨丄怱幒拞妘慂岴偺壜擻惈偑偁傞丅
- P.
![[*]](crossref.png) 嶲徠
嶲徠
- 嫵壢彂揑偵偼嫻Xp傪懸偨偢偵慜嫻晹戞2-3榏娫傪慂巋/扙婥偡傞傛偆姪傔偰偄傞丅
- P.
![[*]](crossref.png) 嶲徠
嶲徠
- 曋愽寣偼媫惈敪徢偟偨傛偆側徚壔娗弌寣偱傕偨偄偰偄梲惈偵側傝丄摉偰偵側傞丅
- P.
![[*]](crossref.png) 嶲徠
嶲徠
- 堦斒偺徃埑栻丄桝塼丄峈惗暔幙埲奜偵埲壓偺傛偆側傕偺偑僩儔僀傾儖偝傟偰偄傞丅
- 1擔200mg掱搙偺僴僀僪儘僐乕僠僝儞惷拲
- 僶僜僾儗僔儞1扨埵/h掱搙偺帩懕惷拲
- 妶惈壔僾儘僥僀儞C偺惷拲



 儂乕儉儁乕僕偵栠傞
儂乕儉儁乕僕偵栠傞
: 2 嫻偑嬯偟偄
: 弞娐婍幘姵
: 栚師
栚師
嶕堷
admin
暯惉16擭8寧5擔
![\begin{table}[H]
\scriptsize\leftmargini=1zw
\STRUCT{僔儑僢僋偺娪暿}{}{
\ACTION{...
...00mg偺惷拲傪峫椂}}
\ENDIF}
\ENDIF
}%
\normalsize\leftmargini=2zw
\par\end{table}](img2.png)
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]() 偱巜帵偑弌偝傟傞偙偲偼側偄1丅
偱巜帵偑弌偝傟傞偙偲偼側偄1丅
![]() 扨埵偼堛幰摨巑偺僐儈儏僯働乕僔儑儞庤抜偲偟偰偼戝愗側偺偱丄
帺暘偺庴偗帩偪偵僇僥僐儔儈儞偑戝懱壗
扨埵偼堛幰摨巑偺僐儈儏僯働乕僔儑儞庤抜偲偟偰偼戝愗側偺偱丄
帺暘偺庴偗帩偪偵僇僥僐儔儈儞偑戝懱壗![]() 掱搙梡偄傜傟偰偄傞偺偐丄
庡帯堛偼忢偵攃埇偟偰偍偔昁梫偑偁傞丅
掱搙梡偄傜傟偰偄傞偺偐丄
庡帯堛偼忢偵攃埇偟偰偍偔昁梫偑偁傞丅